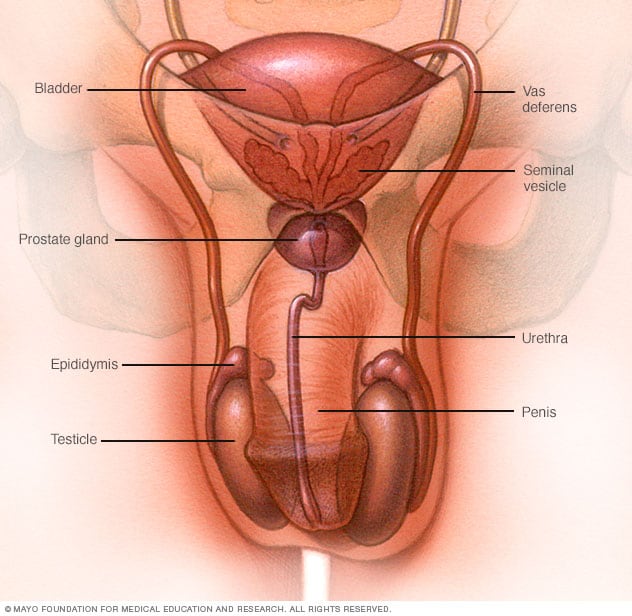
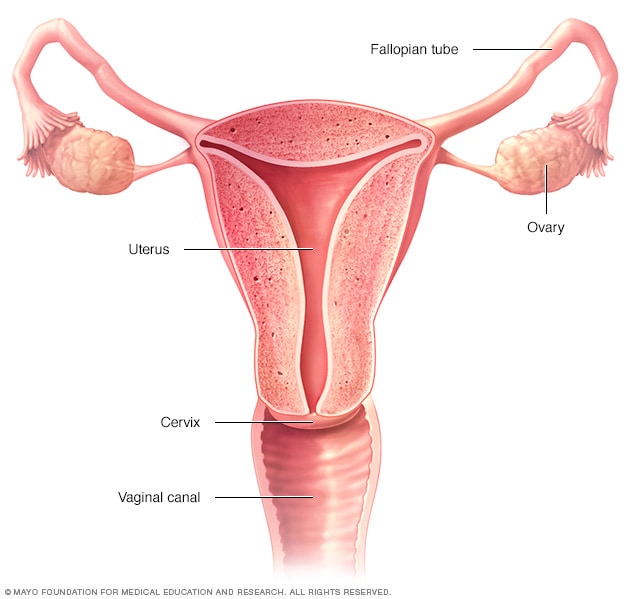
¿Qué es la clamidia?
Las personas sexualmente activas pueden contraer infecciones por clamidia, que son una enfermedad de transmisión sexual (ETS) común y tratable. Las infecciones por clamidia son una ETS común que puede afectar tanto a los hombres como a las mujeres. Pueden causar daño permanente en el aparato reproductor de la mujer. El daño puede hacer difícil o imposible quedar embarazada en el futuro. Las infecciones por clamidia también pueden causar embarazos ectópicos (embarazos que ocurren fuera del útero) potencialmente mortales.
¿Cómo se propaga la infección por clamidia?
Se puede contraer una infección por clamidia al tener sexo vaginal, anal u oral con alguien que tiene clamidia. Además, puede contraer esta infección aun cuando su pareja sexual no eyacule (acabe). Una persona embarazada que tenga una infección por clamidia se la puede transmitir al bebé durante el parto.

Métodos de prevención
La única manera de evitar las ETS por completo es no tener sexo vaginal, anal u oral.
En caso de mantenerse sexualmente activo, también hacerse pruebas cada cierto tiempo y usar condones cuando tengas sexo. El uso correcto de los condones de látex reduce en gran medida, aunque no elimina, el riesgo de contraer y contagiar la clamidia.
¿Cuáles son los síntomas de la clamidia?
En general, la clamidia no presenta síntomas, por lo que puede no darse cuenta que la tiene. Pero aun si no tiene síntomas, de todas formas puede contagiar la infección a otras personas.
Si tiene síntomas, es posible que no aparezcan hasta varias semanas después de haber tenido relaciones sexuales con una persona con clamidia.
Los síntomas en las mujeres incluyen:
- Flujo vaginal anormal, que puede tener un fuerte olor
- Sensación de ardor al orinar
- Si la infección se propaga, es posible presentar dolor abdominal bajo, dolor durante las relaciones sexuales, náuseas y fiebre.
Los síntomas en los hombres incluyen:
- Secreción del pene
- Sensación de ardor al orinar
- Dolor e inflamación en uno o ambos testículos (aunque esto es menos común)
Si la clamidia infecta el recto puede causar dolor rectal, secreción y/o sangrado tanto en hombres como en mujeres.
La clamidia se diagnostica con pruebas de laboratorio. Su profesional de la salud puede pedirle una muestra de orina. O se puede usar (o pedirle que use) un hisopo de algodón para obtener una muestra de la vagina para detectar clamidia.

Tratamiento
La infección se cura con antibióticos. Es importante tomar todos los medicamentos recetados. Los antibióticos no curarán cualquier daño permanente que haya causado la enfermedad.
Para evitar infectar a su pareja, no se debe tener relaciones sexuales hasta que la infección haya terminado. Si se ha recibido una dosis única de antibióticos, debe esperar siete días después de tomar la medicina para volver a tener relaciones sexuales. Si está tomando medicamentos por siete días, no se debe tener relaciones sexuales hasta haber terminado el tratamiento.
Es común volver a contraer la infección, por lo que necesita hacerse la prueba de nuevo unos tres meses después de finalizar el tratamiento.
Irene Mayoral Rescalvo.